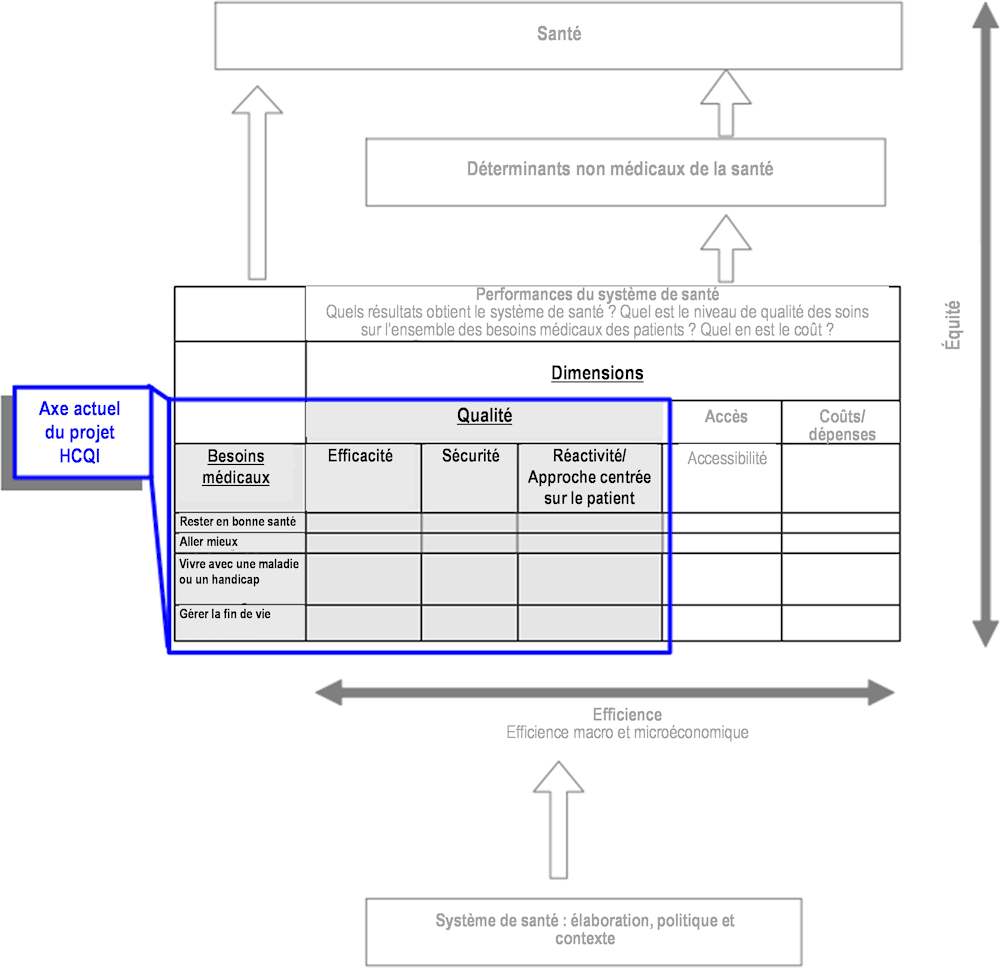
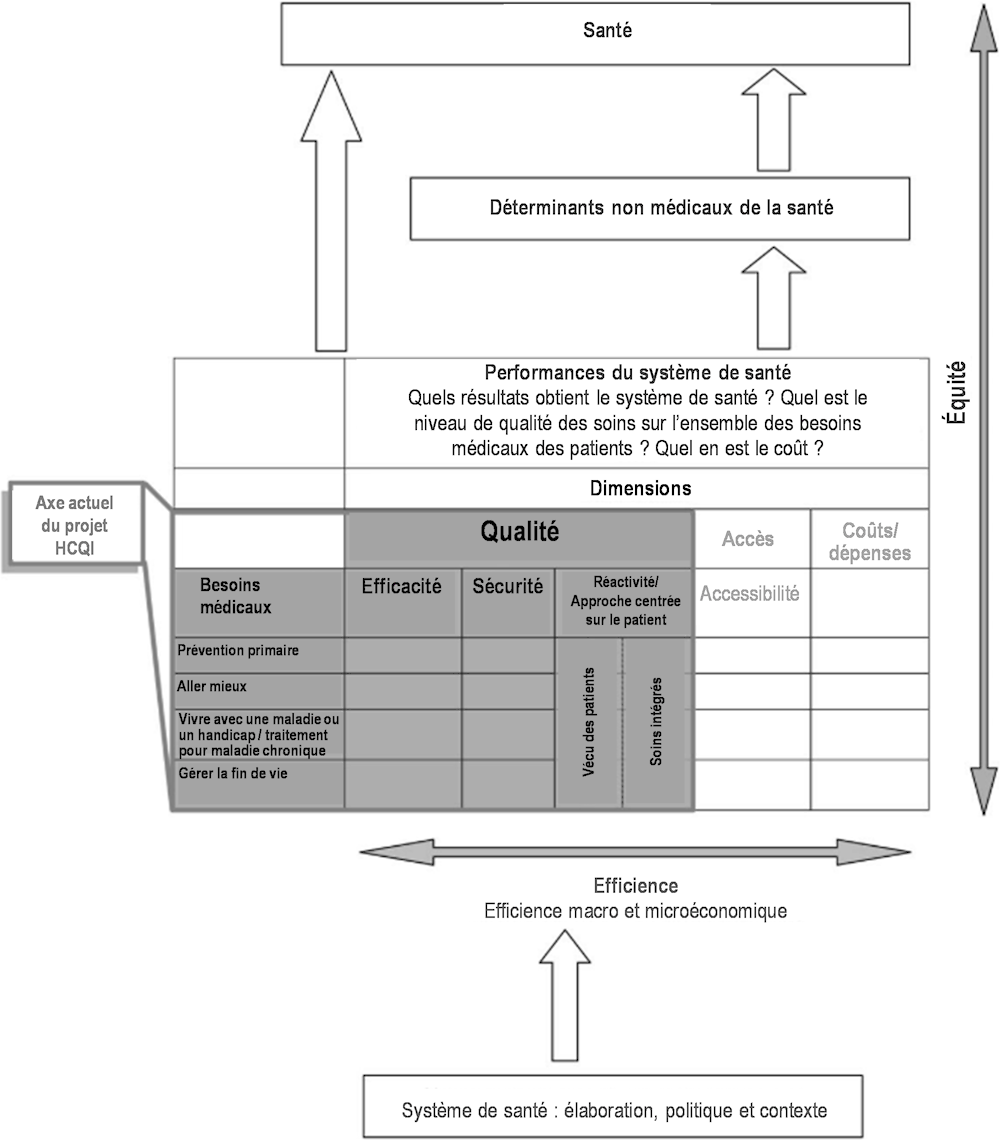
Les défis auxquels font face les systèmes de santé poursuivent leur mutation. Alors que les gouvernements des États membres sont confrontés à l’évolution du poids de la santé au regard des changements démographiques, de l’évolution des intérêts politiques et des préoccupations socioéconomiques et environnementales, la conceptualisation, la mesure et la capacité à mettre en œuvre l’évaluation des performances des systèmes de santé continuent d’être examinées.
L’intégration des populations bénéficiant des systèmes de santé à l’évaluation des performances est un élément clé de cette évolution. Un cadre entièrement nouveau, présenté par Newton-Lewis et al. (2021[72])a cherché à caractériser les systèmes de santé en tant que systèmes adaptatifs complexes, c’est-à-dire des systèmes dont les multiples acteurs sont organisés de manière indépendante tout en collaborant en vue de produire de bons résultats de santé aux échelles individuelle et collective. Alors que l’évaluation traditionnelle des performances des systèmes de santé accorde une grande importance à ce dernier élément et voit dans le processus de mesure un outil isolé permettant d’amorcer une action, le cadre conceptuel des systèmes adaptatifs complexes favorise a contrario les liens entre la mesure et les directives « de mise en œuvre » telles que les incitations et le soutien stratégique visant à donner aux individus et aux organisations les moyens d’agir sur les systèmes de santé. L’approche directive de la gouvernance des systèmes de santé étant délaissée, l’évaluation des performances est davantage perçue comme un outil permettant de soutenir des mesures judicieusement ciblées au sein des systèmes de santé. Ces dernières visent à améliorer la qualité des soins à l’initiative de la population.
Au niveau de l’action publique internationale, l’évaluation des performances s’adapte également pour refléter les besoins des personnes qui composent les systèmes de santé et y contribuent. Lors de la Réunion ministérielle de l’OCDE sur la santé de 2017, les ministres de la Santé des pays membres ont confié à l’OCDE un mandat précis afin que l’Organisation soutienne le développement de systèmes de santé centrés sur le patient dans l’ensemble de l’Organisation. Malgré les efforts déployés par les systèmes de santé en vue d’accroître la qualité des soins et d’améliorer les résultats de santé, les ministres ont relevé des inégalités persistantes, une augmentation des affections chroniques et une progression des facteurs de risque socioéconomiques et environnementaux pour la santé (OCDE, 2017[14]). La Réunion ministérielle a abouti à une Déclaration commune contenant trois appels à l’action : promouvoir des systèmes de santé de qualité pour tous, adapter les systèmes de santé aux nouvelles technologies et à l’innovation et recentrer les systèmes de santé sur la personne tout en encourageant le dialogue et la coopération internationale. En réponse au troisième point d’action à mener, l’OCDE propose un cadre pour des systèmes de santé centrés sur la personne dans sa publication Health for the People, by the People : Building People‑Centred Health Systems (2021). Dans le cadre de l’OCDE et dans le tableau de bord qui en résulte, les indicateurs générés à partir des Statistiques de l’OCDE sur la santé, des Enquêtes européennes sur la qualité de vie et des Enquêtes internationales sur les politiques de santé du Fonds du Commonwealth ont été regroupés sous les cinq dimensions de l’approche centrée sur le patient : la « possibilité de s’exprimer », le « choix », la « coproduction », l’« intégration » et le « respect »(OCDE, 2021[4]).
Dans l’objectif de traduire ce cadre en indicateurs de comparaison entre pays, l’OCDE a lancé l’enquête PaRIS (enquête sur les indicateurs fondés sur les déclarations des patients), une initiative internationale innovante qui s’appuie sur les expériences déclarée par les patients (PROM) et les mesures de l’expérience déclarée par les patients (PREM) et qui cherche à évaluer la façon dont les systèmes de santé répondent aux besoins des patients (OCDE, 2019[73]). Bien que plusieurs instruments d’enquête PROM et PREM aient, par le passé, été élaborés et validés dans le contexte de la recherche clinique et exploités par des administrations nationales, l’objectif de renforcer les capacités dans le champ des mesures centrées sur la personne au sein des 20 pays participants constitue une étape décisive. En vertu de cette évolution, la performance est conditionnée par l’expérience du patient, ce qui promet d’engendrer de nouvelles connaissances sur la pratique des soins, en parallèle des indicateurs macroéconomiques et microéconomiques déjà existants.
Ces dernières années, les systèmes de santé ont également été confrontés à des chocs importants. Alors qu’ils devaient faire face à des vagues rapides et successives d’infections au COVID-19 entre 2020 et 2022, la très forte perturbation des chaînes d’approvisionnement et la réorientation des ressources humaines et financières vers les interventions d’urgence ont, dans de nombreux pays, pesé sur les parcours de soins des personnes atteintes d’affections chroniques. Au cours de cette période, l’OCDE a élaboré un programme de résilience des systèmes de santé, dont les grandes lignes ont été présentées en 2023 dans une publication intitulée Prêts pour la prochaine crise ? Investissements à l’appui de la résilience des systèmes de santé. Après avoir relevé de grandes vulnérabilités au niveau des systèmes de santé des pays membres (manque de préparation, pénurie de personnel ou manque de moyens), l’OCDE a recommandé des mesures d’ampleur visant à promouvoir la santé de la population, le maintien en fonction et le recrutement du personnel, la collecte et l’utilisation des données, la coopération internationale, la résilience des chaînes d’approvisionnement, ainsi que la gouvernance et la confiance (OCDE, 2023[5]). Pour compléter les stratégies d’évaluation des performances, l’OCDE a souligné l’importance de la préparation. Celle-ci passe par le recours à des cadres en vue de prendre des décisions fondées sur des données et par la coordination de l’action pour répondre efficacement aux perturbations des systèmes de santé. Dans ce contexte, en s’appuyant sur les leçons tirées de la pandémie et en envisageant d’autres chocs, le Cadre de l’OCDE sur la résilience face aux chocs a servi de base à l’analyse de l’OCDE de la résilience des systèmes de santé (OCDE, 2023[5]).
Alors que de multiples crises sollicitent de plus en plus l’attention des acteurs des systèmes de santé, plusieurs « mégatendances » font aussi évoluer l’architecture de l’évaluation des performances. Les efforts de l’OCDE et de ses partenaires nationaux et multilatéraux se concentrent sur l’élaboration d’indicateurs concernant les stratégies d’atténuation et d’adaptation. Dans un contexte de changement climatique et de transformation numérique des systèmes de santé, la mise en place de nouvelles structures de gouvernance des données et de coopération, l’amélioration des soins de longue durée afin de faire face au vieillissement de la population et la promotion de soins tenant compte de la dimension de genre revêtent une grande importance afin de réduire les inégalités de genre dans le domaine de la santé.
À cet égard, le dernier cadre d’évaluation de la performance des systèmes de santé de l’OMS, publié en 2022, démontre le rôle croissant des approches à l’échelle de l’ensemble de l’administration et de l’ensemble de la société dans l’évaluation des performances internationales, et met en lumière le lien entre les acteurs intersectoriels des différentes fonctions du système de santé, les objectifs intermédiaires et les objectifs finaux (Papanicolas et al., 2022[12]).
Le modèle Dahlgren-Whitehead, également connu sous le nom de « modèle arc-en-ciel », est un autre cadre largement utilisé dans le domaine de la santé publique (Dahlgren et Whitehead, 2021[11]). Ce cadre se distingue des autres modèles présentés ci-dessus par le fait qu’il ne s’agit pas d’un cadre sur les systèmes de santé, mais sur les déterminants de la santé. Ce modèle offre une vision plus large et nous rappelle que, bien que la santé soit le principal objectif de la plupart des cadres de systèmes de santé, les systèmes de santé dans leur ensemble font partie d’une série d’autres facteurs qui influent sur la santé des personnes.