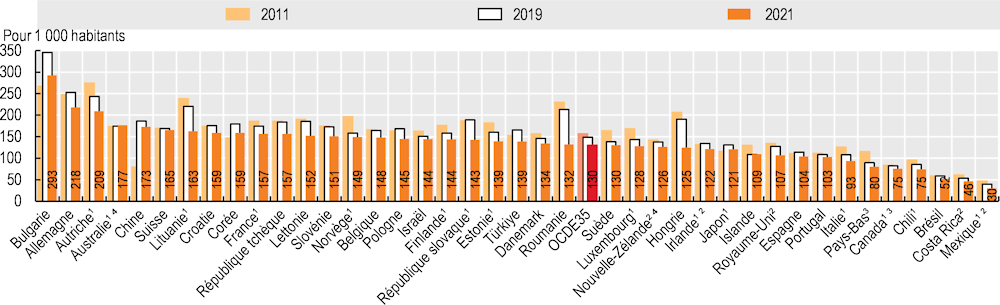
Le taux de sortie d’hôpital permet de mesurer le nombre de patients qui quittent l’hôpital après y être restés au moins une nuit. La sortie des patients à plus bref délai permet de fluidifier le flux de patients et donc de libérer des lits d’hôpital et de faire gagner du temps au personnel soignant. Les sorties prématurées et retardées aggravent l’état des patients et augmentent les coûts : les premières peuvent donner lieu à des ré-hospitalisations coûteuses ; les secondes consomment des ressources limitées.
En 2021, le taux de sortie d’hôpital s’élevait en moyenne à 130 pour 1 000 habitants dans les pays de l’OCDE (Graphique 5.20). Les taux étaient les plus élevés en Allemagne et en Autriche (plus de 200 pour 1 000 habitants), et les plus faibles au Mexique, au Costa Rica, au Chili, au Canada, aux Pays-Bas et en Italie (moins de 100 pour 1 000 habitants). Parmi les pays candidats à l’adhésion et les partenaires clés, les taux étaient également élevés en Bulgarie et en Chine, et relativement faibles au Brésil.
Le nombre de sorties d’hôpital a chuté entre 2011 et 2019 dans la majorité des pays de l’OCDE, certaines des baisses les plus spectaculaires ayant été observées dans les pays où le nombre de lits d’hôpital a également fortement diminué (p. ex. l’Estonie, la Finlande, l’Islande, le Luxembourg et la Suède). En revanche, les taux de sortie d’hôpital ont considérablement augmenté en Corée et au Japon. On a également observé de fortes augmentations en Bulgarie et en Chine, pays candidat à l’adhésion et partenaire de l’OCDE. Toutefois, la quasi totalité des pays ont enregistré de fortes réductions entre 2019 et 2021. Cela s’explique à la fois par la réorganisation des politiques de sortie des hôpitaux afin de libérer des lits pour les patients COVID‑19 et par la perturbation des soins pour les patients non COVID‑19. (OECD, 2021[1]).
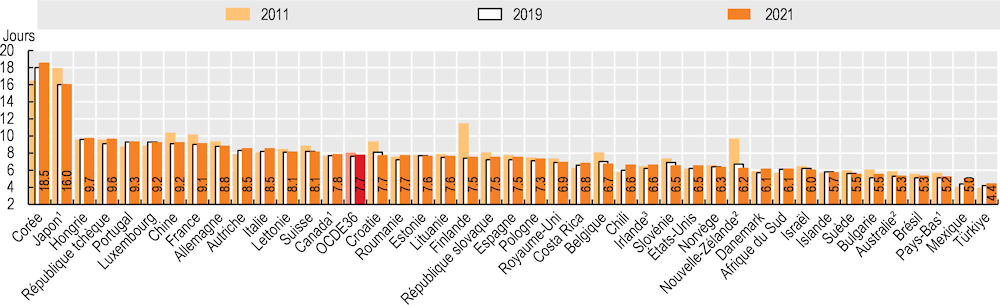
La durée moyenne de séjour hospitalier est un indicateur d’efficience de la prestation des services de santé. Toutes choses égales par ailleurs, une hospitalisation de courte durée diminuera le coût par sortie et transfèrera la prise en charge des patients à des structures moins onéreuses. Les séjours de longue durée peuvent être le signe d’une mauvaise coordination des soins, ce qui a pour effet de laisser certains patients attendre inutilement à l’hôpital avant que des soins de rééducation ou de longue durée soient organisés. Dans le même temps, il arrive que certains patients sortent trop tôt, alors qu’un séjour plus long aurait peut-être pu améliorer leur état de santé ou réduire le risque de ré-hospitalisation.
En 2021, la durée moyenne de séjour hospitalier était de 7.7 jours dans 36 pays de l’OCDE ayant des données comparables (Graphique 5.21). Le Mexique et la Türkiye affichent les séjours hospitaliers les plus courts (environ 5 jours en moyenne), la Corée et le Japon les plus longs (en moyenne 16 jours ou plus par patient). Depuis 2011, la durée moyenne de séjour a diminué dans la plupart des pays ; les baisses les plus importantes ont été observées en Finlande, en Nouvelle‑Zélande et au Japon. Le seul pays où la durée de séjour a fortement augmenté est la Corée, mais ceci reflète en partie le rôle croissant des hôpitaux de « soins de longue durée », dont la fonction est similaire à celle des établissements de long séjour ou des établissements de soins de longue durée.
Les méthodes de paiement des hôpitaux peuvent avoir un effet incitatif sur la durée de séjour des patients. Les méthodes de paiement prospectives telles que les budgets globaux ou celles basées sur des groupes homogènes de malades sont une incitation financière à réduire le coût par hospitalisation ; à la différence des paiements basés sur la procédure ou le service. Le renforcement de l’accès aux soins primaires et aux soins extrahospitaliers peut réduire la durée des séjours hospitaliers. Des pays comme les Pays-Bas, la France et la Norvège ont augmenté la capacité des établissements de soins intermédiaires et de la prise en charge à domicile, qui peuvent servir de solution de substitution aux hôpitaux (OCDE, 2017[2]).
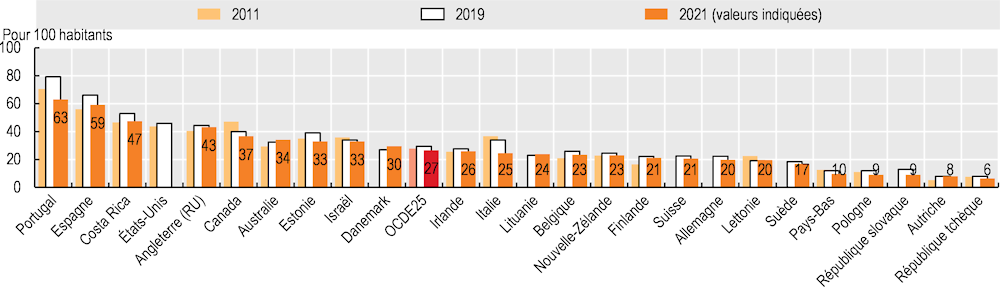
Outre ces deux indicateurs fondamentaux de l’activité hospitalière globale, le recours aux services de soins d’urgence est une mesure importante des services hospitaliers de première ligne. Dans les 25 pays de l’OCDE pour lesquels des données sont disponibles, il y a eu en moyenne 26 visites aux urgences pour 100 personnes par an en 2021 (Graphique 5.22). Le recours aux soins d’urgence était particulièrement élevé au Portugal et en Espagne, avec plus de 50 visites aux urgences pour 100 personnes. Si les services d’urgence constituent un service essentiel, une fréquentation élevée peut être le signe que les services sont inadaptés et inefficaces, notamment si de nombreux patients se rendent aux urgences pour des problèmes non urgents qui pourraient être mieux pris en charge dans le cadre des services de soins primaires et de proximité. Si les passages aux urgences ont le plus souvent augmenté entre 2011 et 2019 (dans 16 des 21 pays disposant de données sur l’évolution dans le temps), ils ont diminué dans la quasi-totalité des pays entre 2019 et 2021 en raison de la pandémie de COVID‑19.